|
�öຢ���ڲ�Ѫʱ���ᷢ��ѪС�����࣬��Щʱ�ҳ��ǿ��ܵõ�����Ϣ�ǣ�ѪС��ߺ�Ѫ˨�����ظ�Ⱦ�����������йأ���ܿ־塣
����������ҽ������ҽ����������ɣ�����ͷ����ˡ� P.S.����ѪС����ٵ�֪ʶ�����Կ���������ð���������ȫ�����ֳ�Ѫ�������ʲô����?��ô��? ���� �������һ��3���´��ѪС������ı����� 1����ǰ��Ϊ�����ڵ���ҽԺס��1��Ժ������ѪС�峬��600x10^9/L������ҽԺ������������˫�״�Ī��Ԥ��Ѫ˨�γɣ�����һ�ܸ���ѪС������500�ࡣ ��ΪѪС���쳣��һֱ����û�����磬��������������� �������һ�ж���������θ���ѪС����540x10^9/L, ��ô��?��Ҫ�������ԭ����?��Ҫ������? ��ʵ�ϣ����������ʵ���ձ飬�ܶ��ͯ������������֮����ѪС�����߶����ġ��������Ǿ���˵˵�����Ӧ�Զ�ͯѪС������? Ŀ ¼ 1��ѪС�岻������ֹѪ���� 2��������ѪС������֢? 3��ѪС������֢�ķ��� 4����Щԭ��ᵼ�¼̷���ѪС������֢? 5���ĸ�����ζ�ͯ������? 6����ͯѪС������֢�����Ѫ��Ѫ˨ô����Ҫҩ��Ԥ��Ѫ˨ô? 7����Щ�������ҪѪҺ��ҽ����һ�����? 8��ѪС������֢��Ҫ�������? һ��ѪС�岻������ֹѪ���� ѪС������С��ѭ��Ѫϸ���� ����Ҫ����Ϊά�ֳ���Ѫƽ�⡣ ���ǣ�������������������Ѫ���õ�ϸ������ô�ʹ���ش��ˡ� ѪС�壬��Ȼû��ϸ���ˣ� �������ڳ��������Ŀ����� ��������������������Ҫ�ķ��ӡ� ѪС�����ͷ���Щ������ �Ӷ�ʹѪС��μ�ֹѪ���������ϼ����߹��̡� 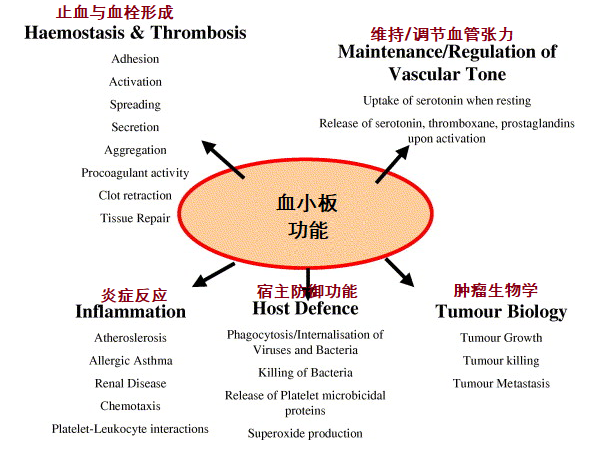 ���⣬ ѪС�廹�μӶ��ּ����IJ������̣� ������Ⱦ�����֢��Ӧ�����༲��������������չ������Ѫ˨�Լ����ȵȡ� ����������ѪС������֢? ������ͯ����ѪѪС��ͨ��Ϊ(150��450)��109/L�� ���ݡ�Pediatric Hematology�������棬�ٴ��Ͻ�ѪС���������450��10^9/L��ΪѪС������Ľ�ֵ��ϱ���(��ʵ�ϣ�Ŀǰ�ܶ�������ѪС������ı��Բ�ͳһ����Щ��ѪС���������500��10^9/L��Ϊ��ֵ)�� �ڴ�����Ķ�ͯѪС���������ڷ�Ӧ��ѪС�����࣬ѪС�����һ��������ߣ������С��700��10^9/L�������ѪС������֢�� �ж�ѪС�����༴ѪС�����700~900��10^9/L����6 - 8%�ķ�Ӧ��ѪС������֢����Ϊ�ж����ߡ� �ض�ѪС�����༴ѪС�����900~1000��10^9/L�� ���ض�ѪС�����༴ѪС���������1000��10^9/L����ͯ��Ӧ��ѪС������֢��������ѪС���������1000��10^9/L������� ����2-3%�ķ�Ӧ��ѪС�����Ϊ����ѪС�����ߡ� 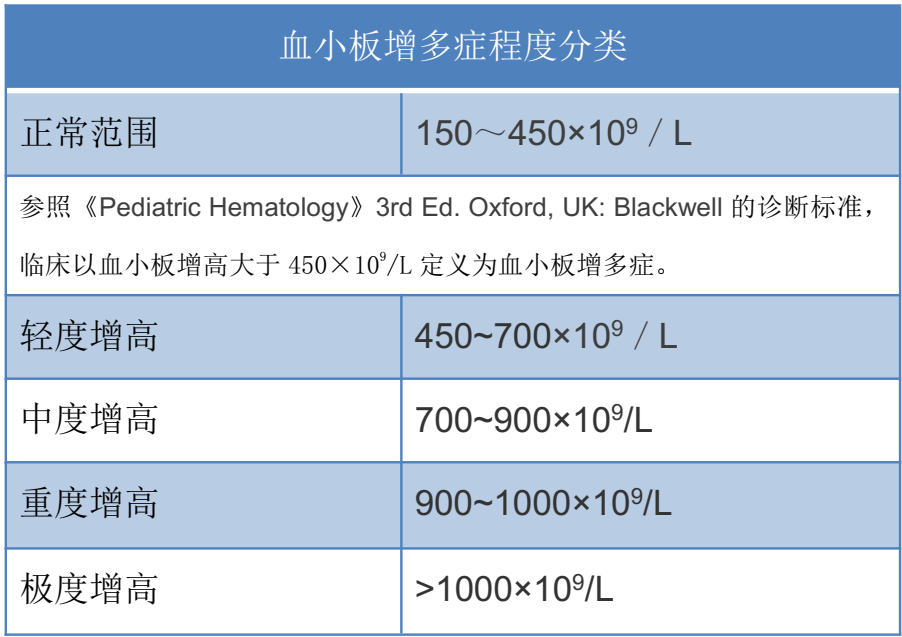 ���Ҹ���ʵ�ö���ѧ���ᵽ��ԭ������ѪС�����࣬>1000��10^9/L���ų����������Լ��������Կ���ԭ����ѪС������֢����������ڳ��ˣ���ͯ������ ����ѪС������֢�ķ��� ѪС��������֢��Ϊ��ԭ����ѪС������֢�ͼ̷���ѪС������֢(�ֽз�Ӧ��ѪС������֢)�� ��νԭ����ѪС������֢������ϸ�����ڻ���(����ϸ������ǰ��ϸ�����ڹ���)���𣬳���������ѪС�����ɵĻ������(��ϸ��)ͻ�䣬�Լ�������ֳ������(��������������)������ѪҺϵͳ���������ȵȿ���ԭ�������йء� ���⣬�ɼ�����ѪС�������ۺ�����ص��Ŵ�(����ϵ)�����쳣ԭ���������ԭ����ѪС������֢��Ԥ����Բ��õ�һ��ѪС������֢�� ��ͯԭ����ѪС������֢��Ϊ�����������ʽ�Լ�����֮һ�� ���������ͯ��ѪС�������Ƿ�Ӧ��(�̷�����������֮���ѪС������)������Ҳ������������Եġ� �ڶ�ͯסԺ���˵��У��д���3~13%�Ķ�ͯͬʱ����ѪС�����ߣ�������С��2�����ڵĶ�ͯ��  �ġ���Щԭ��ᵼ�¼̷���ѪС������֢? ��ʵ�ϣ���ͯ�̷�ѪС������֢�Ƿdz������ģ������������ͯѪС������֢�ļ��������� ���Ը�Ⱦ�Ǽ̷���ѪС������֢����IJ����ر���ϸ���Ը�Ⱦ����ϸ�����������ߣ�ͬʱ��ѪС�����ࡣһ�����ж�����Ϊ�������Ÿ�Ⱦ����������ϸ����ѪС����������������� ���⣬���������練����ѪС������֢(ѪС�����֢���ƺ�)�����༲��(������С�����ף������ۺ��������������)�������֯�Լ���(���鲡����ʪ�ȣ����������)�����Լ���(��̥������ĸϸ������������ܰ���)���Լ���������������������Ƽ����ȡ�  �塢�ĸ�����ζ�ͯ������? ��һ���о���ij����ҽԺ��7539�����߽�����ͳ�ƣ��о���ѪС���������500�� 10^9/L��ΪѪС������֢����ϱ���������6.0%(456��)�������ΪѪС������֢���������л��߶�Ϊ�̷���ѪС������֢�� ѪС������֢�ķ������ڶ�ͯ���������з����������仯; ������ѪС������֢�ķ�����Ϊ12.5%�� 1����Ӥ����ѪС�������ʴﵽ35.8%�� 6��11����Ӥ����ѪС�������ʻָ���12.9%�� �����������������һ�������½�����11��15���ͯ�У���Ϊ0.6%�� ѪС������ij���ԭ��Ϊ��Ⱦ(67.5%)�����鲡(9.4%)�������(7.7%)��ȱ����ƶѪ(6.4%)�� ���в����У�����ѪС��ֵ���٣�����ͯѪ˨˨������֢�� 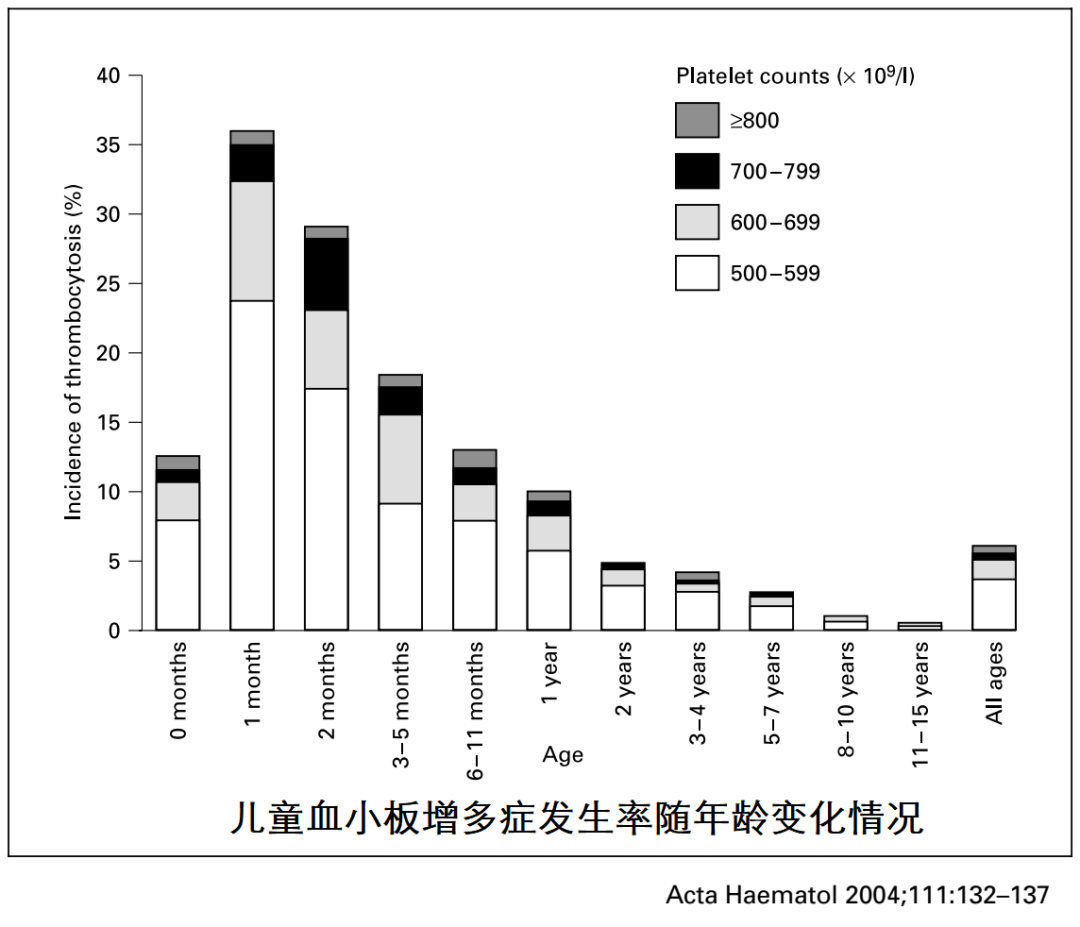 �������ó����ۣ���ͯѪС������֢��һ�����Լ������䷢���ʺͲ����ƺ�ȡ�������䡣 ��ʵ�ϣ��������о����Ѿ�֤������Ӧ��ѪС������֢���������������Ե�ģʽ����������ߵ�����2�����µĶ�ͯ���ںܶ��о��У��к�ѪС������֢�ķ�����(Լ60%)����Ҫ����Ů��(Լ40%)�� Ӥ�������׳���ѪС������֢��ԭ�����������ԭ����أ� ������Ѫ�ڼ䣬������ѪС�������ػ�����ڸ߱�����������ѪС��������(������ѪС�����Ѫ��ϸ������); ��������Ӥ���ȶ�ͯ�����Ѫѭ����ѪС��������Ũ�ȸ�; ��ϸ����ϸ����ѪС�������ص����������ӵȡ� ������ͯѪС������֢�����Ѫ��Ѫ˨ô����Ҫҩ��Ԥ��Ѫ˨ô? ���о��Զ�ͯ��ͯ��֢���(PICU)���εĶ�ͯ���ּ���ѪС������֢(ѪС�������?1000��10^9/L)�Ļ���������ͳ�ƣ����о���2749�������У�����ѪС������֢�ķ�����Ϊ1.1%(31/2749)�� 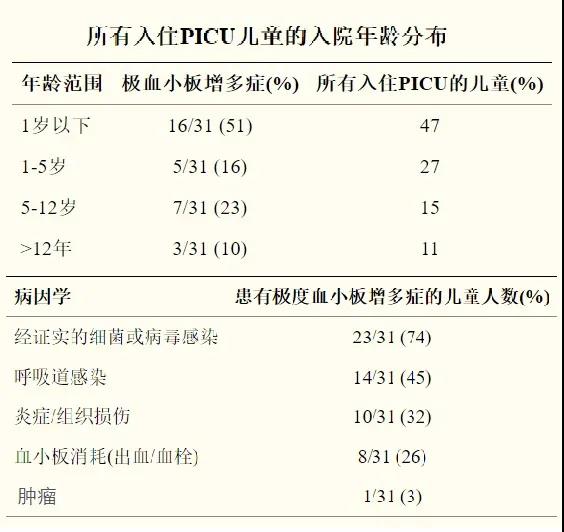 �����е���Щ��ͯ�У�û��һ������ѪС������֢������ѪС��������������Ѫ˨��˨����ͬ������Щ����ѪС������֢�Ķ�ͯ�������������PICU��������ͯ��ȣ�������Ҳû���������졣 �����о�Ҳ�Ѿ�֤ʵ���ڶ�ͯ��Ӧ��ѪС�����ߣ���ʹ�����غͼ��˵�ѪС������֢�����У�Ҳû�й۲쵽Ѫ˨˨���IJ���֢�� ��Ȼ����Щ�����о�����ʾ��Ӧ��ѪС������֢�����ľ���Ѫ˨˨������������أ�����ICU�ͳ�Ժ���������ռ���أ���������ѪС�����ߣ�����֢״��Ѫ˨�ķ��������ߡ� 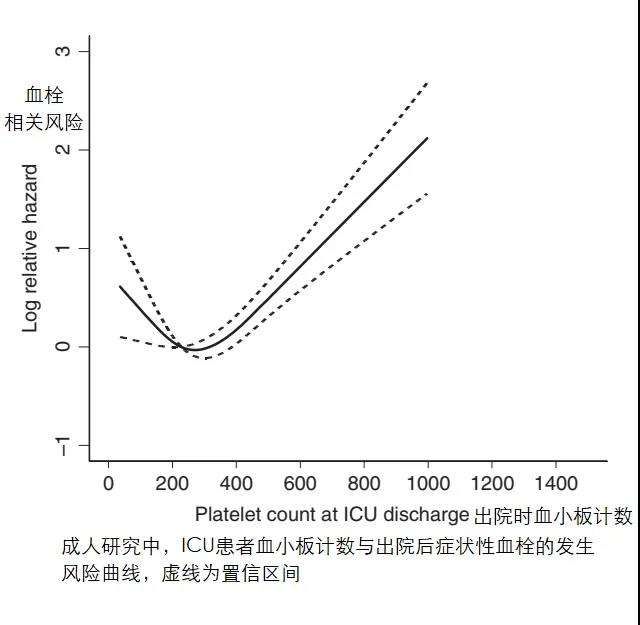 ����Ҳ�д��͵��ٴ������о���ʾ�����˸���Ҫ���Ǽ���ԭ����ѪС������֢�뷴Ӧ��ѪС������֢����Ϊԭ����ѪС������֢������Ѫ˨����֢�� ԭ����ѪС������֢���ߵĶ����;���Ѫ˨˨���Բ���֢�ķ�����(12.4%)���Ը��ڼ̷���ѪС������֢����(1.6%)�� �о��У����м̷���ѪС������֢������Ѫ˨����֢���߶����ڶ����Ѫ˨Σ�����أ�������֮���ϲ�DZ�ڶ��������� ��ˣ������ж����Σ�����أ�������ֲ���ļ̷���ѪС������֢������Ƣ�г�����ѪС������֢���ƺ���Ѫ˨�γɵIJ���֢�ķ����ء� ���� ��Ȼ���˷�Ӧ��ѪС������֢�����ܻ����������ܷ���Ѫ˨�γɲ���֢(<2%)�� ����Щ����Ҳ����ȫ����������Ѫ˨�γɵĸ�Σ�����������������ȡ� ��ͯ��Ӧ��ѪС������֢������Ѫ˨���Ѫ����֢����Ѫ�����쳣������亱������ʹѪС�����ߴ�1000x10^9/L�����ҳ���ʱ��ϳ��Ķ�ͯ��Ԥ��ʹ�ÿ���ҩ�ı�Ҫ���������顣 �ߡ���Щ�������ҪѪҺ��ҽ����һ�����? ����������������е��κ�һ�ֻ���ϣ����Ҳ��������Եķ�Ӧ��ѪС������IJ�������Ҫ����ԭ����ѪС������֢����ҪѪҺ��ҽ����һ����飺 �����/��Ƣ���״� Ѫ˨�γɻ��Ѫ�IJ�ʷ ѪС������ļ���ʷ ����(> 3����)ѪС������ ѪС�����>1000��10^9/L �ˡ�ѪС������֢��Ҫ�������? �����Ҫ��ʶ����ѪС������֢�ڶ�ͯ�кܳ��������о�����������ڣ����Եķ�Ӧ��ѪС�����ߣ���������µ�4���������һ�㲻�õ��ģ���ü��ɣ�����סһ�㣬ȱ����ƶѪҪ���ǵ�Ŷ�� ����Ԥ���ԭ����ѪС����һ�ֹ��������Լ������ڶ�ͯ�м�Ϊ�������������ڰ����֮һ�����Ҳ������Ҫ�ų���Ӧ��ѪС������֢�� �ٴ��ϴ�������������£� 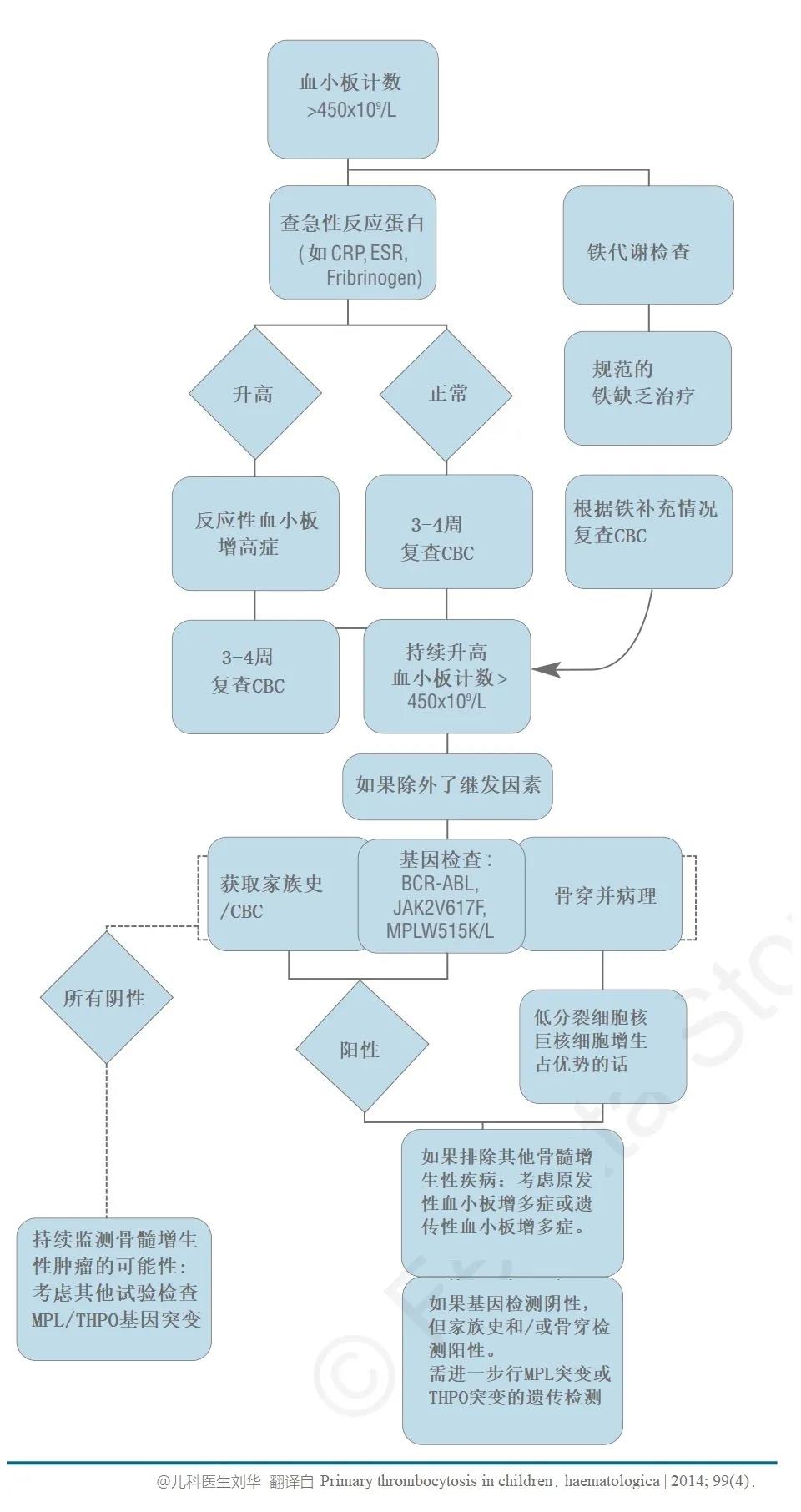 |






